Препараты для лечения ишемической болезни сердца
Фармацевтическая промышленность выпускает широкий ассортимент медикаментов, поэтому для лечения ишемической болезни сердца препараты возможно подбирать индивидуально, в зависимости от состояния больного и наличия сопутствующих проблем. Часто приходится сочетать несколько средств, ведь за диагнозом ишемическая болезнь сердца (ИБС) стоит не только нарушение кровообращения (ишемия), но и вызываемые им проблемы в миокарде. Докторам приходится восстанавливать кровоток, устранять гипоксию, бороться с некрозами, склерозами, дистрофией миокарда.
Как лечить ишемическую болезнь сердца
Лечить ишемическую болезнь сердца нужно в зависимости от клинической формы, т. е. учитывая симптомы и особенности течения. Инфаркт миокарда и стенокардия — формы проявления ИБС. Хотя принципы их лечения схожи, но подбор препаратов может существенно различаться. Чаще всего назначают антикоагулянты, гипохолестеринемические (снижающие холестерин) средства и бета-адреноблокаторы в различных сочетаниях. Если у пациента высокое давление, к списку назначаемых препаратов добавляются гипотензивные средства.
Когда сосуды сужены сильно, помочь способна только хирургия, в остальных случаях доктора используют комплексное лечение, сочетающее смену образа жизни больного ИБС и назначение препаратов, которые принимаются курсами или постоянно, надо пить их, строго следуя выбранным схемам приема. Без адекватного лечения ишемическая болезнь сердца сильно сокращает продолжительность жизни человека.
Только кардиолог может назначать препараты при ишемии сердца, самолечение в данном случае недопустимо. Если пытаться самостоятельно устранить кислородное голодание клеток миокарда, выбирая лекарства по собственному усмотрению, требуемого эффекта можно не добиться. При длительной гипоксии клетки миокарда ждет некроз и последующий инфаркт. И это не единственный из возможных плачевных результатов неконтролируемого приема лекарств.
Антикоагулянты
Антикоагулянты — антиишемические препараты, угнетающие систему свертывания крови путем влияния на ее различные процессы. Т. е. антикоагулянты не разрешают крови сворачиваться, а если тромбы в кровотоке уже присутствуют, то мешают им расти, воздействуя на образование в организме веществ, угнетающих процессы свертывания и влияющих на вязкость крови. Выпускаются данные препараты в виде растворов для инъекций, таблеток, мази.
Фармацевты предлагают более 100 наименований средств-антикоагулянтов, поэтому специалисту не будет трудно подобрать соответствующий препарат с учетом течения болезни, сопутствующих проблем и сочетающийся с прочими назначенными средствами. По механизму воздействия различают антикоагулянты непрямого и прямого воздействия:
- Прямые антикоагулянты (ингибиторы тромбина) влияют непосредственно на тромбин и снижают его активность, замедляя или останавливая процесс тромбообразования. Но если не контролировать состояние крови, можно перестараться и добиться внутреннего кровотечения. Сюда относятся препараты Гепарин, Фрагмин, Клеварин, Клексан, Гирудин, Лепирудин, Гирулог, Гируген и др.
- Непрямые коагулянты влияют на образование побочных ферментов свертывающей системы крови и оказывают на организм многостороннее воздействие. Кроме полного уничтожения тромбина, они расслабляют гладкую мускулатуру и улучшают кровоснабжение миокарда, уменьшают количество холестерина в крови и выводят из организма соли мочевой кислоты (ураты). Представителями этой группы являются: Варфарин, Неодикумарин, Фенилин.
Не относятся к антикоагулянтам, но подавляют свертываемость крови также препараты, содержащие ацетилсалициловую кислоту.
Антигипоксанты
Из-за нарушения коронарного кровообращения в сердечной мышце угнетаются обменные процессы, потому что миокард нуждается в большем количестве кислорода, чем его поступает с кровью. Главные функции клеточных мембран (барьерная, рецепторная, каталитическая) повреждаются или изменяются. Возможным путем устранения гипоксии или ее последствий является использование при лечении ИБС препаратов, относящихся к антигипоксантам. По направленности действия эти средства делят на 2 группы:
- Антигипоксанты специфического (прямого) действия. Большинство препаратов данной группы обладает антиоксидантными свойствами. Эти средства способны стимулировать альтернативные пути обменных процессов, восстанавливают транспорт электронов в дыхательной цепочке, активируют аэробный гликолиз, непосредственно влияя на протекание в клетке обменных процессов. Сюда относятся витамины E, C, PP, группы B, некоторые провитамины, а также препараты Мексикор, Мексидол, Кверцетин, Олифен, Триметазидин, Милдронат и др.
- Антигипоксанты непрямого действия. Помогают кислороду переходить в ткани, замедляют обменные процессы, чтобы уменьшить потребность в кислороде, или улучшают кровоснабжение тканей. Часто используемыми представителями группы являются: Винпоцетин, Циннаризин, Флунаризин, Карведилол, Пропранолол.
Антиишемические препараты
Средства, использующиеся при ишемической болезни сердца, условно разделены на 3 группы:
- коронарорасширяющие — повышают доставку кислорода к миокарду;
- органические нитраты и некоторые блокаторы кальциевых каналов — повышают доставку кислорода к миокарду и одновременно снижают его потребность в кислороде;
- бета-адреноблокаторы — снижают потребность миокарда в кислороде.
Для решения перечисленных задач применяются антиангинальные средства, используемые при лечении коронарной болезни, а также для предупреждения или купирования приступов стенокардии. Ведь стенокардия при ИБС является первой сердечно-сосудистой проблемой. Во время приступов одна или несколько коронарных артерий сужаются на 50-70% от своего первоначального объема. Валидол и Корвалол помогают при блокировке приступа стенокардии, обладая сосудорасширяющим воздействием, эффект от которого ощущается буквально через 2-5 минут.
Если правильно подобрать препараты при ИБС, можно добиться релаксации гладкой мускулатуры, подавить сократимость левого сердечного желудочка за счет падения артериального давления (АД) или снизить частоту сердечных сокращений (ЧСС), уменьшая потребление кислорода мышечным слоем сердца и снимая нагрузки на сердце. Для базисной терапии ИБС используются цитопротекторы, нормализующие обменные процессы и улучшающие энергетический баланс миокарда (Триметазидин, L-карнитин).
Триметазидин, являющийся кардиопротектором, назначают вместе с другими антиангинальными препаратами, усиливающими друг друга в комплексном лечении. Помимо антиангинальных средств, используют антиагреганты, антикоагулянты, противосклеротические, противогипоксические, противоаритмические, седативные средства и др.
Бета-блокаторы
Препараты этого класса обратимо блокируют чувствительные к адреналину и норадреналину рецепторы. Различают 5 видов подобных рецепторов: 2 обозначаются литерами «альфа», 3 принадлежат бета-группе. Бета-рецепторы находятся в сердце и почках (бета-1), бронхиолах (бета-2) и жировой ткани (бета-3).
Стимуляция рецепторов бета-1 увеличивает силу и частоту сердечных сокращений, повышает АД и потребность мышечного слоя сердца в кислороде. Используя препараты для лечения ишемической болезни сердца, относящиеся к классу бета-блокаторов, можно модулировать активность рецепторов, получая различные терапевтические эффекты.
Бета-адреноблокаторы
Относятся к гипотензивным средствам и отлично проявили себя при лечении от ишемии сердца и при метаболических нарушениях благодаря способности блокировать бета-адренорецепторы. Разработано 3 поколения бета-адреноблокаторов, оказывающих различную помощь при сбоях в работе сердца. Подобные препараты повышают процент выживаемости при сердечной недостаточности и облегчают течение болезни при ИБС. Используются предпочтительно в комбинированной терапии при тахиаритмиях, сердечной недостаточности, стенокардии и после инфаркта миокарда.
При сердечной недостаточности самым действенным считается Карведилол, при гипертонии — Бисопролол и Карведилол, снижающие давление и уменьшающие нагрузку на сердце. Если же ЧСС достигает 90 уд./мин и начинается тахикардия, назначают Пропранолол или Бисопролол. После инфаркта миокарда помогает Анаприлин или Корданум.
Лечение рекомендуется проводить постепенно увеличивающимися дозами бета-адреноблокаторов, пока не будет достигнут требующийся терапевтический эффект. Увеличение дозы препарата сверх необходимости нецелесообразно, поскольку вместо усилившегося позитивного результата можно получить массу побочных эффектов.
Если сочетать в терапии ИБС бета-адреноблокаторы и статины, снижается вероятность проявления ярких симптомов болезни (манифестации), тормозится ее прогрессирование, заболевание реже напоминает о себе. Статины помогают снизить риск развития инфаркта миокарда в 30-40 случаях из 100.
Блокаторы кальциевых каналов
Антагонисты кальция относятся к гипотензивным средствам и делятся на 2 группы: уменьшающие и увеличивающие ЧСС. Блокаторы кальциевых каналов входят в число лучших вариантов среди препаратов, снижающих АД. Действуют они мягко, побочных эффектов мало, а те, что есть, выражаются слабо.
Чрезмерное накопление ионов кальция (Ca++) в клетках и тканях ведет к чрезмерному напряжению мышечных волокон и последующим нарушениям в работе сердечной мышцы. Антагонисты кальция, используемые в качестве средств для лечения ишемической болезни сердца, уменьшают напряжение в миокарде, регулируют ритм сердечных сокращений, препятствуют тромбообразованию. К данной группе препаратов относятся: Анипамил, Верапамил, Фалипамил, Коринфар, Никардипин, Амлодипин и др.
Гипотензивные средства
Сюда относятся лекарственные препараты для снижения АД. Дозу подбирают сообразно заболеванию, употребляя при необходимости гипотензивные средства пожизненно. Это страшит пациентов, особенно когда приходится принимать несколько комбинированных лекарств. Но если доза подобрана адекватная и схема приема не нарушается, опасности для здоровья не возникает, а побочные действия минимальны.
Сочетания препаратов используют для достижения наилучшего эффекта, подбирая индивидуальную дозировку для каждого из них или используя разработанные стандартные схемы, начиная с самой маленькой возможной дозы. Предпочтительно использовать лекарства длительного действия, чтобы давление в течение суток поддерживалось на одном уровне. В перечень гипотензивных средств входит 5 больших групп:
- диуретики (Амилорид, Спиронолактон и др.);
- блокаторы рецепторов ангиотензина II (Лозартан, Валсартан и др.).
- ингибиторы АПФ (Каптоприл, Эланаприл и др.);
- бета-адреноблокаторы (Атенолол, Бисопролол и др.);
- антагонисты кальция (Верапамил, Фелодипин и др.).
Постоянно разрабатываются и совершенствуются препараты. Среди последних разработок хорошо себя зарекомендовал безопасный для пожилых людей Торасемид. Удобны в применении комбинированные средства, сочетающие несколько свойств (Экватор, объединяющий Лизиноприл и Амлодипин).
Ингибиторы АПФ
Высокое давление увеличивает потребность миокарда в кислороде, поэтому ингибиторы АПФ часто назначаются лечащим врачом, когда сердечная недостаточность сочетается с гипертонией. Данная группа препаратов относится к гипотензивным средствам, угнетающим действие фермента, превращающего ангиотензин в гормон, суживающий сосуды, и способны снижать показатели кровяного давления на 20% от исходного значения.
Если АД превышает требуемое на 20/10 мм рт. ст., лечение начинают с назначения ингибитора АПФ в сочетании с диуретиком и блокатором кальциевых каналов дигидропиридиновой группы. Некоторые препараты являются комбинированными средствами (в одной таблетке ингибитор АПФ соединен с диуретиком и антагонистом кальция). При длительном приеме средств из данной группы в организме происходит много благотворных изменений:
- снижается артериальное давление;
- улучшаются липидный и углеводный обмены;
- уменьшается риск инсульта, сердечной недостаточности, инфаркта;
- улучшается работа почек;
- уменьшается нагрузка на сердечную мышцу;
- снижается процент вероятности развития аритмии;
- улучшается кровоток в артериях и сосудах.
Ингибиторы АПФ лучше аналогичных препаратов защищают почки от последствий длительной артериальной гипертензии и хорошо сочетаются со средствами из других групп. Дозировка назначается индивидуально и подбирается методом титрования опытным путем с постоянным контролем артериального давления. К данной группе относятся: Каптоприл, Лизиноприл, Эналаприл, Периндоприл и др.
Сердечные гликозиды
Сюда относятся эффективные средства растительного происхождения, являющиеся сердечными ядами, но в терапевтических дозах повышающие работоспособность миокарда, обеспечивая ему экономную и эффективную деятельность, и тем самым препятствующие развитию заболевания. Сердечные гликозиды доставляют в организм питательные вещества, требующиеся для нормальной работы сердца, и препятствуют нарушениям сердечного ритма.
В природе гликозиды содержатся в 45 видах растений. В медицинской практике используются следующие:
- ландыш;
- горицвет;
- наперстянка;
- строфант Комбе.
Главным показанием к применению сердечных гликозидов является сердечная недостаточность, хорошие результаты дает их употребление и при стенокардии, развившейся на фоне сердечной недостаточности. Приготовленные с помощью целебных растений лекарственные средства при хронической болезни (какой является ИБС) обладают избирательным кардиотоническим действием:
- сердечные сокращения становятся реже, но сильнее;
- улучшается кровоснабжение миокарда;
- снижается венозное давление и нормализуется артериальное;
- сердце переходит на более выгодный с энергетической точки зрения режим работы.
Другие препараты
Если не пить лекарства от ишемической болезни сердца, недалеко и до инфаркта. Лечение должно проходить под строгим контролем кардиолога. Учесть все нюансы, решить, какие и в каких сочетаниях принимать препараты, способен только доктор. Все зависит от фазы обострения и многих сопутствующих проблем, среди которых повышение уровня холестерина в крови (нарушение липидного обмена) является не единственной причиной развития ишемии и усугубления течения болезни.
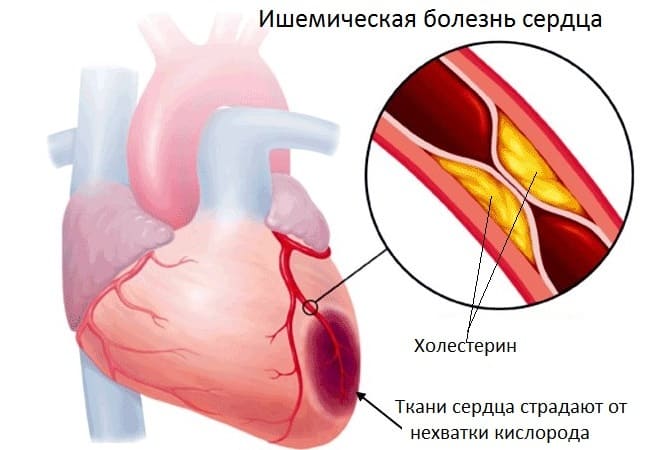
Примерно в 95% случаев в возникновении и развитии ИБС повинен атеросклероз артерий сердца, просветы которых становятся уже из-за образующихся на внутренних стенках атеросклеротических бляшек. Риск осложнений и смертность при ИБС сильно снижается с уменьшением в крови концентрации липопротеидов низкой плотности, которые часто называют плохим холестерином. Его высокий уровень является показанием к включению в комплексное лечение болезни препаратов от гиперхолестеринемии.
Наиболее эффективна в этом отношении группа статинов, которые, наряду с вышеописанными препаратами, являются эффективными лекарствами от ишемической болезни сердца. Самыми действенными считаются препараты последнего поколения — статины Аторвастатин, Розувастатин, Питавастатин, Холедол. Препараты угнетают ферменты, способствующие образованию холестерина, косвенно влияют на улучшение внутреннего слоя сосудистой стенки, снижают вязкость крови, препятствуют образованию тромбов и повышают уровень холестерина высокой плотности.
Действие всех препаратов, назначенных кардиологом для лечения ИБС, направлено на облегчение состояния больного и улучшение качества его жизни. Хотя пациент и должен принимать при гиперхолестеринемии и ишемии таблетки, все препараты назначаются только после полной диагностики. Нельзя самовольно пользоваться средствами, которые помогли знакомым или рекламировались в прессе. Лечение ИБС — индивидуальная и сложная задача.