Причины синдрома верхней полой вены и какие меры стоит предпринять при лечении
Синдром верхней полой вены (СВПВ) представляет собой комплекс симптомов, который развивается в результате нарушения кровообращения и затруднения оттока крови из вен от верхней части туловища.
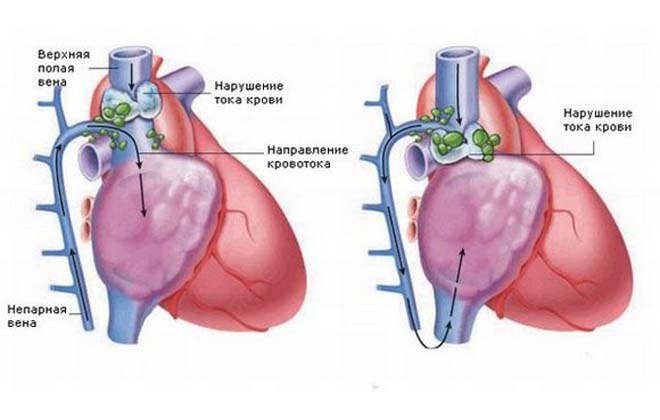
Это вторичная патология, которая выступает осложнением заболеваний органов средостения. Она чаще встречается у представителей мужского пола от 30 до 60 лет.
Причины синдрома
Следующие 3 патологических процесса лежат в основе развития рассматриваемого синдрома:
- сдавливание вены;
- тромбоз;
- прорастание стенки злокачественной опухолью.
Среди причин синдрома в большинстве случаев отмечается рак легкого, в особенности многоклеточный. Кроме того, увеличение объема тканей органов средостения приводит к обструкции верхней полой вены, что является предрасполагающим к этому фактором.
Причинами СВПВ также могут быть следующие заболевания:
- туберкулез;
- гистоплазмоз;
- сифилис;
- тромбозы;
- сердечно-сосудистая недостаточность;
- фиброзный медиастинит;
- загрудинный зоб.
Предрасполагающими факторами к развитию этой патологии являются и наличие в анамнезе у пациента злокачественной опухоли молочной железы, меланомы, саркомы или лимфомы.
Симптомы и диагностические меры
Выраженность симптоматики синдрома верхней полой вены зависит от интенсивности патологического процесса, степени сдавливания и нарушения кровообращения. В соответствии с этим течение патологии может быть острым или медленно прогрессирующим. Синдром можно выявить по 3 специфическим признакам и проявлениям: расширение и набухание шейных и грудных вен, отечность в области лица и шеи, а также верхнего плечевого пояса, посинение или цианоз лица. Эти проявления вызваны венозным застоем в глубинных венах лица и шеи.

При синдроме сдавления верхней полой вены часто случаются кровотечения из носа, легких, пищевода. Это обусловлено повышением кровяного давления в вене и истончением сосудистой стенки, в результате чего она разрывается.
Жалобы пациента отличаются многообразием:
- головная боль и головокружение;
- осиплость и изменение тембра голоса;
- тошнота и сонливость;
- изменение внешности;
- кашель и боль в грудной клетке;
- одышка и затрудненное дыхание;
- обмороки и судороги.
Могут присутствовать и вторичные признаки этого симптома. К ним относятся: повышенная слезоточивость, шум в ушах, слуховые галлюцинации, снижение слуха, ухудшение зрения.
Для постановки диагноза достаточно провести внешний осмотр пациента и изучить жалобы больного. Для его подтверждения проводятся инструментальные методы обследования: рентген грудной клетки и компьютерная или магнитно-резонансная томография.
Лечение
Терапевтическая тактика относительно синдрома зависит от причин, вызвавших эту патологию, а также скорости прогрессирования ее симптомов. Часто СВПВ развивается до установления диагноза, но выяснение исходных причин важно для эффективности лечебных мер. Но в случае жизнеугрожающего состояния к лечению приступают сразу без постановки основного диагноза.
Прежде всего необходимо устранить патологические симптомы и спасти жизнь пациента:
- обеспечить свободное поступление воздуха в легкие;
- устранить непроходимость верхней вены;
- ликвидировать сдавливание органов средостения.
Когда синдром вызван раковой опухолью в легких или метастазами в них, проводится комплексная химиотерапия в сочетании с облучением. Если СВПВ произошел в результате тромбоза, то необходимо проведение тромбэктомии. Иногда пораженный участок полой вены иссекают и на его место устанавливают гемотрансплантат.
Необходимость в проведении экстренной операции возникает в случае развития острой сердечной недостаточности, когда присутствует опасность остановки сердца. Выраженное нарушение дыхания и поражение головного мозга тоже относятся к категории неотложных состояний.
Для того чтобы восстановить венозный отток, прибегают к следующим методам лечения: обходное шунтирование, наружная декомпрессия, чрескожная ангиопластика, эндопротезирование.





